06/09/2020 – Dr. Juan García Puig

El 31 de agosto de 2020 se estaban desarrollando contra la COVID-19 cerca de 175 vacunas, de las cuales 49 ya se estaban probando en personas (15) (Fig. 9). La mayoría (cerca de 100) en fase preclínica (experimentación en ratones o monos para saber si generan alguna respuesta inmunológica). El resto, unas 49 vacunas, se encuentran en distintas fases de desarrollo clínico (15) (Fig. 9). Tres vacunas han sido aprobadas y se están administrando a grupos seleccionados: Dos en China: Sinovac Biotech y la de CanSino Biologics con la Academia Militar de Ciencias Médicas, y una en Rusia: Sputnik V [Instituto de Investigación Gamaleya]).
Los requerimientos de seguridad y eficacia que debe satisfacer cada vacuna, en cada una de las fases, se resumen en la Figura 10). Cada fase está regulada por normas muy estrictas de la Agencia Europea de Medicamentos (EMA), la Agencia de EE.UU. para la Autorización de Fármacos (FDA) y la OMS. Estas normas y regulaciones son de obligado cumplimiento para la mayoría de los países democráticos.

Superar cada fase de la investigación tiene un gran mérito, ya que supone un enorme esfuerzo para cada proyecto de vacuna, sin garantía de éxito final.
Las preguntas a las que debe responder cada vacuna, en cada fase de la investigación, se concretan en la Figura 10. Los permisos para iniciar / proseguir cada fase se conceden por grupos de expertos muy cualificados, que además supervisan la evolución de los proyectos conforme a lo establecido / aprobado.

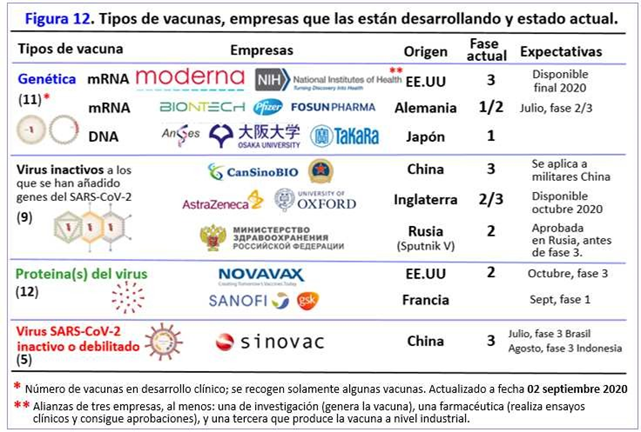
Veamos ahora el fundamento de los distintos tipos de vacunas que pretenden desarrollar una respuesta inmunológica suficiente (Fig. 11). En la página siguiente he listado algunas de las vacunas que ya han alcanzado la fase de investigación clínica (ensayos clínicos con personas) (Fig. 12). No comentamos los muchos proyectos de vacuna que están en fase de experimentación animal o en fase de “construcción” en el laboratorio, como la del Prof.
Luis Enjuanes del Centro Nacional de Biotecnología. Esta vacuna utiliza un virus modificado genéticamente para que no sea patógeno, y se parezca lo más posible al SARS- CoV-2 de forma que sus genes provoquen en el receptor una síntesis de proteínas idénticas a las del virus, frente a las cuales se producirá la respuesta inmunológica (16).
Todas las diferentes vacunas pretenden por una parte ser SEGURAS (no causar efectos secundarios importantes) y por otra parte ser EFICACES. La eficacia se valora en función de la respuesta inmunológica conseguida (intensidad de la protección y tiempo – duración de esta protección).
La “intensidad de la protección”, en las fases 1 y 2 de la investigación clínica, se examina determinando los niveles de anticuerpos y la inmunidad celular, en distintos momentos (“duración” de la protección ofrecida por la vacuna), tras su administración. En la fase 3 se valora el número de personas que se infectan en el grupo que ha recibido la vacuna y en el grupo de las personas tratadas con la misma vacuna pero sin el componente activo (placebo). Se ha dicho que para aprobar la comercialización de una determinada vacuna se requerirá en primer lugar un nivel de seguridad adecuado y una eficacia de al menos el 50% (su administración se asocia a la mitad de los infectados en el grupo que recibe la vacuna en comparación con el grupo tratado con la vacuna-placebo) (17).
Otras preguntas sobre las vacunas.
¿Cuánto tiempo durará la inmunidad?: Desconocemos la duración de la inmunidad humoral (anticuerpos) que suscita el virus SARS-CoV-2, y no sabemos tampoco cuánto durará la protección de las vacunas más desarrolladas. Por tanto, no sabemos con seguridad cuánto dura o durará la “inmunidad” al (a) haber superado la enfermedad, y/o (b) al haber recibido la vacuna. Es posible que si esta protección se limita a meses o a 1-2 años, haya que volver a estimular el sistema inmunológico con nuevas dosis de vacuna.
¿Habrá distintas vacunas para diferentes poblaciones? Es un hecho que el sistema inmunológico de las personas cambia con la edad. Y es posible que haya diferencias sustanciales en la innmunogenicidad de las vacunas. Por eso, es importante que se estén desarrollando diferentes vacunas, que ofrecerán una distinta respuesta inmunológica, tal vez con diferencias en cuanto a la duración o grado de protección. Es posible que haya vacunas más indicadas para niños, adultos, mayores, según la raza, estación del año, o población vulnerable.
¿Atenuación espontánea del coronavirus SARS-CoV-2?: Una hipótesis no desdeñable es que el virus SARS-CoV-2 vaya perdiendo capacidad ofensiva con el tiempo. Esto ya sucedió con el SARS- Cov-1 que causó un 10% de mortalidad en los años 2002-03. Si el virus evoluciona a formas menos agresivas, puede llegar a no ser patógeno para las personas o puede permanecer entre nosotros y causar enfermedad en ciertas épocas del año, como sucede con otros coronavirus (Fig. 1).
¿Tendremos todos vacuna, cuando se apruebe su fabricación industrial? Es muy probable, a pesar de que somos muchos en este planeta (unos 7.600 millones). EE.UU. ha invertido decenas de miles de millones de dólares en muchos acuerdos con empresas de investigación y farmacéuticas para asegurarse la inmediata disponibilidad de la vacuna, una vez aprobada para su distribución. Europa (28 países, 500 millones de personas) ha firmado un acuerdo con la farmacéutica AstraZeneca para comprar 400 millones de dosis. Esta farmacéutica puede producir hasta 2.000 millones de dosis, en colaboración con el Instituto Serológico de la India (15). En el mes de marzo 2020 hubo una gran escasez de pruebas PCR y en España solo se realizaba esta prueba a quien cumplía unos criterios de ingreso hospitalario. Pocos meses después la disponibilidad de la PCR es absoluta, en muchos países, aunque no en todos.

