Conferencia del Prof. José María Micó.
Jefe del Servicio de Enfermedades Infecciosas del Hospital Universitario Clinic de Barcelona, España
(fecha: 20 marzo, 2020).
RESUMEN ADAPTADO de la CONFERENCIA, para una fácil comprensión.
20/03/2020 – Dr. Juan García Puig

Hay siete coronavirus que pueden causar enfermedad en el hombre.
El “coronavirus” actual se denomina SARS-CoV-2, porque se parece al coronavirus SARS-CoV (Síndrome Agudo Respiratorio Grave – Severe Acute Respiratory Syndrome), descrito en 2002 que produjo la primera epidemia por este tipo de virus en los humanos. Se denomina “coronavirus” por una especie de corona que le rodea (glicoproteinas que se unen a un receptor celular del huésped).

Los coronavirus han producido varias epidemias.
Todos tienen como reservorio (habitat natural) a los murciélagos, sin que les produzca enfermedad. Cuando algunos mamíferos los pangolines o los dromedarios son mordidos por murciélagos, se contagian del virus. Los virus pasan al hombre cuando alguna persona come la carne de estos mamíferos.
La transmisión del virus se produce por “gotitas de saliva” que expulsamos con la respiración.
Son mucho más numerosas y grandes al toser o estornudar. Esas “gotitas” contienen virus y pueden alcanzar una distancia de 2 metros. Las personas infectadas que NO han desarrollado síntomas (asintomáticos) también pueden infectar a otras personas y ésta forma de contagio se produce en el 50% de los casos. Es
decir, muchos enfermos NO se contagian de otros pacientes, sino de sujetos “sanos”, que han adquirido el virus, pero que aún no han desarrollado síntomas. El virus también se transmite cuando la enfermedad está curada; los enfermos que son dados de “alta hospitalaria” deben permanecer al menos 2 semanas en cuarentena, sin contacto con otras personas sanas.

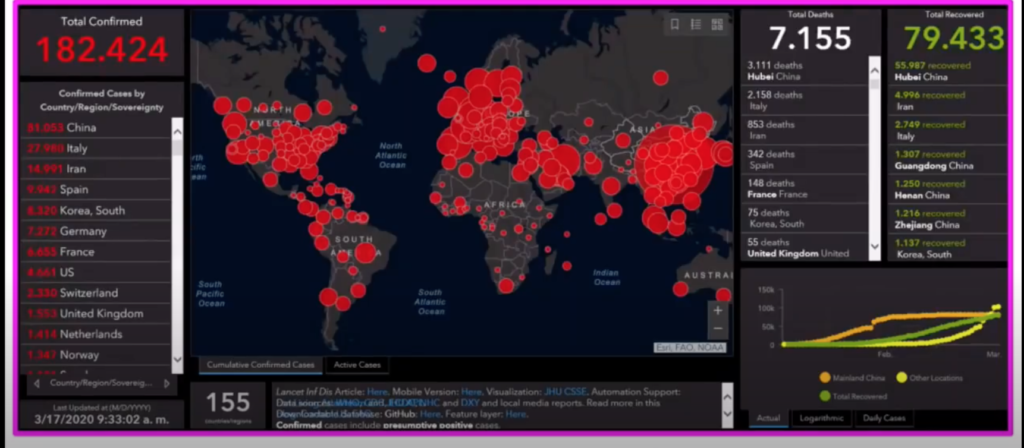
El 17.03.20 se habían contabilizado en el mundo más de 182.000 personas infectadas. Hoy en día el foco más importante de “casos” es Europa. La mortalidad global es del 4%, pero hay grandes diferencias entre países por motivos varios, entre los destaca la edad media de los pacientes infectados (China, edad media 47 años; Italia, 61 años; ver más adelante)

El número d virus que una persona expulsa es máxima en los primeros días tras el contagio. De ahí la importancia máxima de mantener una distancia de 1-2 metros con cualquier persona, porque ni esa persona ni yo mismo puedo saber con certeza si, en ese momento, ambos estamos o no infectados, salvo que hayan transcurrido 14 días de aislamiento total, sin contacto alguno con otras personas.
No se ha demostrado transmisión por vía fecaloral. Las pruebas de PCR pueden ser positivas tras la curación. Se precisan dos pruebas de PCR, realizadas en dos dias diferentes, para considerar que una persona está curada.
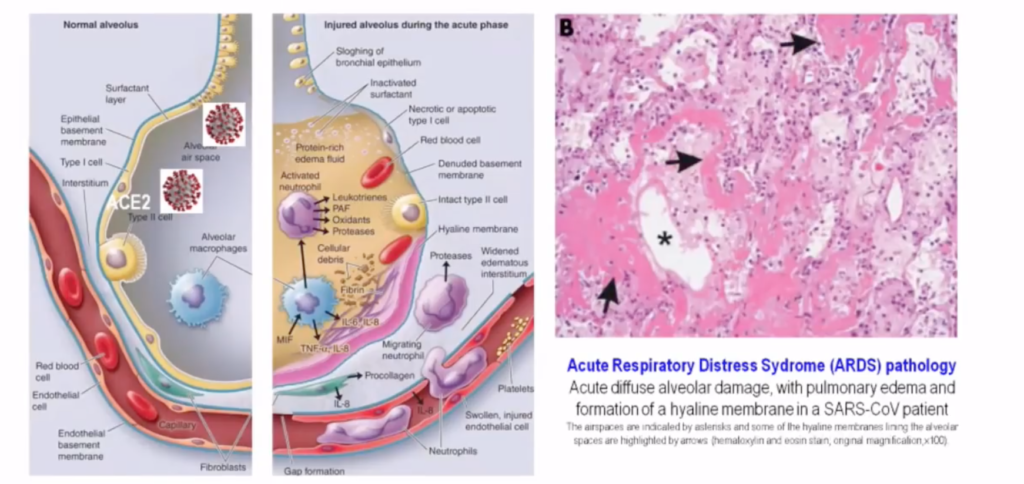
Esta imagen ilustra un alvéolo pulmonar (A) y un vaso sanguíneo con glóbulos rojos. Al pasar por el alvéolo, los glóbulos rojos dejan el CO2 y cogen el O2 que respiramos. El virus llega a los alvéolos pulmonares y se une al receptor (ACE) de los neumocitos (células en el interior de cada alvéolo). Una vez dentro de la célula, el virus libera su ácido nucleico (RNA) y utiliza la maquinaria del núcleo de los neumocitos para replicarse. Cada virus puede dar lugar a unos 100.000 virus “hijos” que salen de la célula, para invadir otras células. La célula donde se ha replicado libera unas moleculas inflamatorias (citoquinas proinflamatorias) (B) que “avisan” a otras células (neutrófilos y macrófagos) y amplifican la respuesta inflamatoria, desencadenando una “guerra” y produciendo el síndrome de distres respiratorio del adulto. Las flechas en la figura B pequeña muestran los alvéolos llenos de material hialino que ocupa los alvéolos e impide la transferencia de gases y la oxigenación de la sangre.
El periodo medio de incubación es de 5
días. En el 50% de los enfermos los
síntomas aparecen en de los 5 días
posteriores a la infección. A los 12 días
de la infección el 98% de las personas
sanas tienen algún síntoma. De forma
que si una persona sana lleva 14 días
sin síntomas, es muy improbable que
desarrolle la enfermedad. De ahí la
recomendación de una “cuarentena”
de 2 semanas.
Los síntomas que suele producir esta
enfermedad (COVID-19) son semejantes a
los de una gripe habitual y a la de otras
infecciones respiratorias virales. En algunos
casos hay diarrea.
La mayoría de los enfermos se recuperará
de forma espontánea con medicación
sintomática. Pero la enfermedad puede
complicarse con neumonía, insuficiencia
respiratoria, y fracaso de varios órganos
(corazón, riñón, etc). Los niños pueden enfermar, pero suele ser de forma muy leve. Las embarazadas también soportan bien la infección y no parece que haya riesgos para el feto.
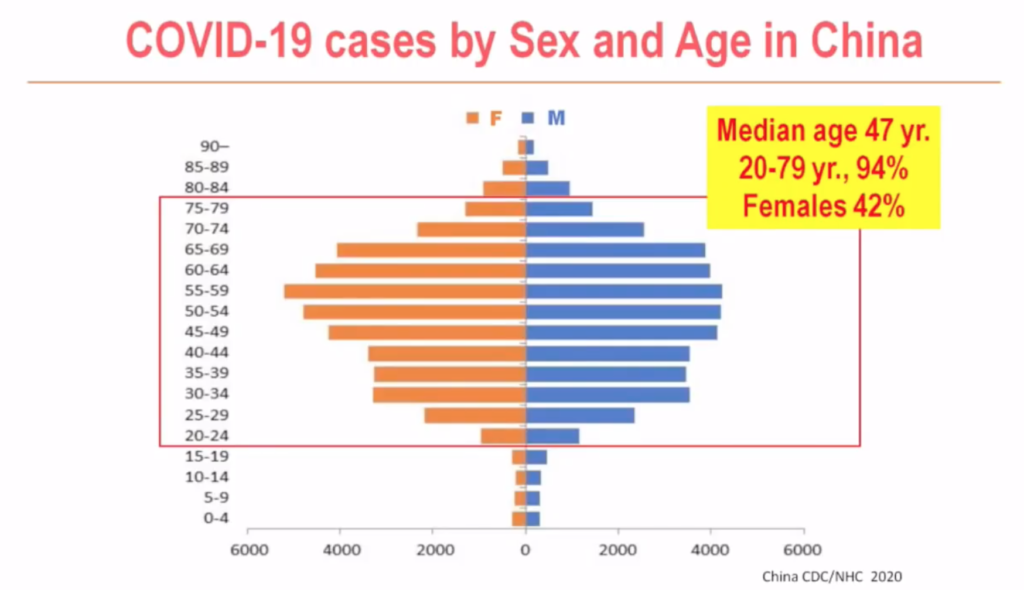
Distribución de los casos por sexo y edad en
China (F = females, mujeres; M = males,
hombres). La mediana de edad (la edad a la
que enferman la mayoría) fue de 47 años. El
94% de los casos tenían entre 20 y 79 años, y
la proporción de hombres / mujeres fue de
6/4 (mujeres, 42%).
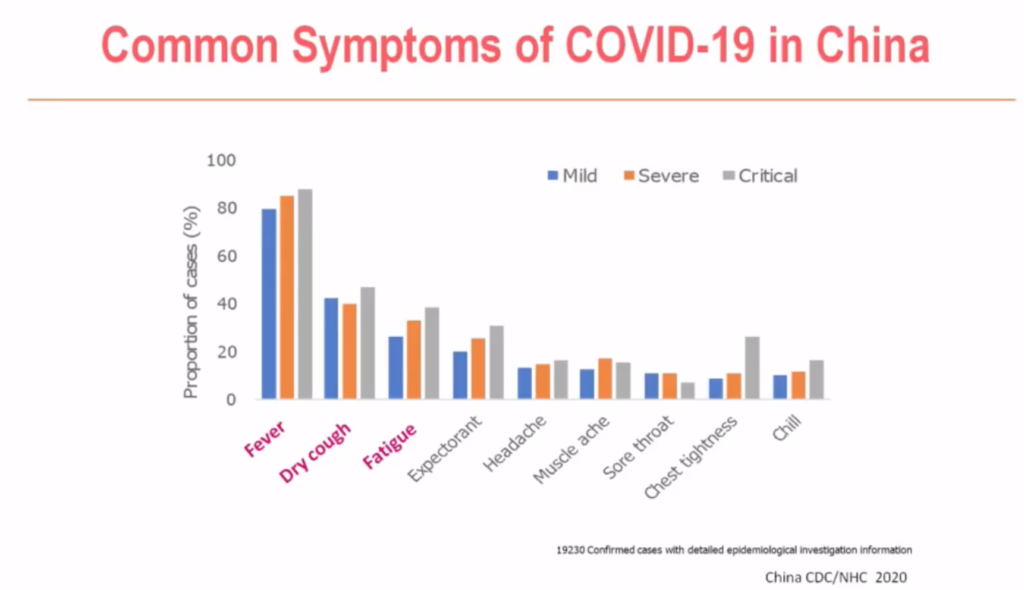
Esta imagen recoge el porcentaje de síntomas en función de que la enfermedad sea leve, moderada o grave. Podemos ver que la constelación de síntomas es mayor en los enfermos graves que en los leves (columnas grisis más altas). También apreciamos que los TRES SINTOMAS dominantes son fiebre, tos seca irritativa, no productiva de esputo, y cansancio (“fatigue”)
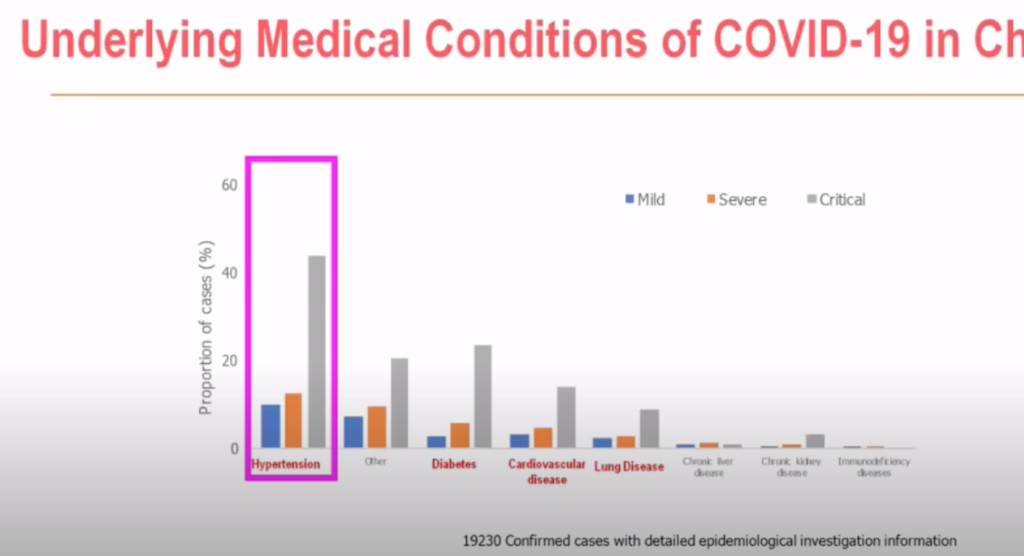
Sabemos que cualquier enfermedad
es más grave en personas vulnerables
o frágiles. El COVID-19 no es una excepción. Hay una asociación entre la gravedad de la infección y padecer hipertensión arterial, diabetes y enfermedades del corazón o del
pulmón (columnas grises más elevadas). La asociación entre hipertensión arterial y gravedad es muy llamativa y puede tener que ver con la afinidad del virus por el receptor de la enzima de conversión de 1angiotensina, presente en muchas células y especialmente en el pulmón.
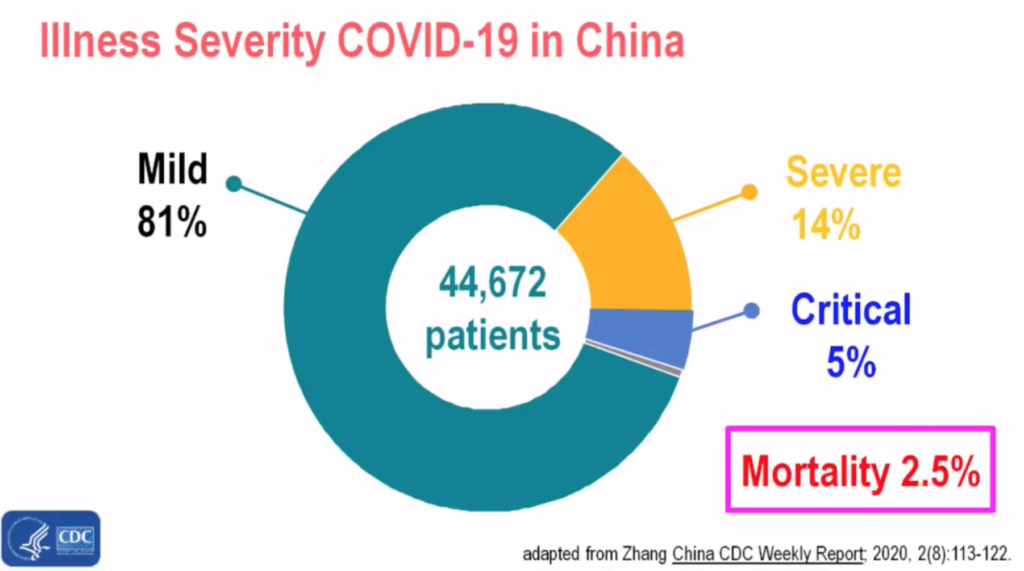
Esta imagen del Centro de Control de
Enfermedades de China (CDC) ilustra la distribución de la gravedad de la enfermedad COVID-19 en China, en más de 44.500 casos. En la inmensa mayoría, la enfermedad fue leve (81%). Pero hay casos de gravedad moderada y en otros muy importante (“crítica” –ingreso en UCIs), con una mortalidad global, en esta serie de enfermos, del 2.5%.
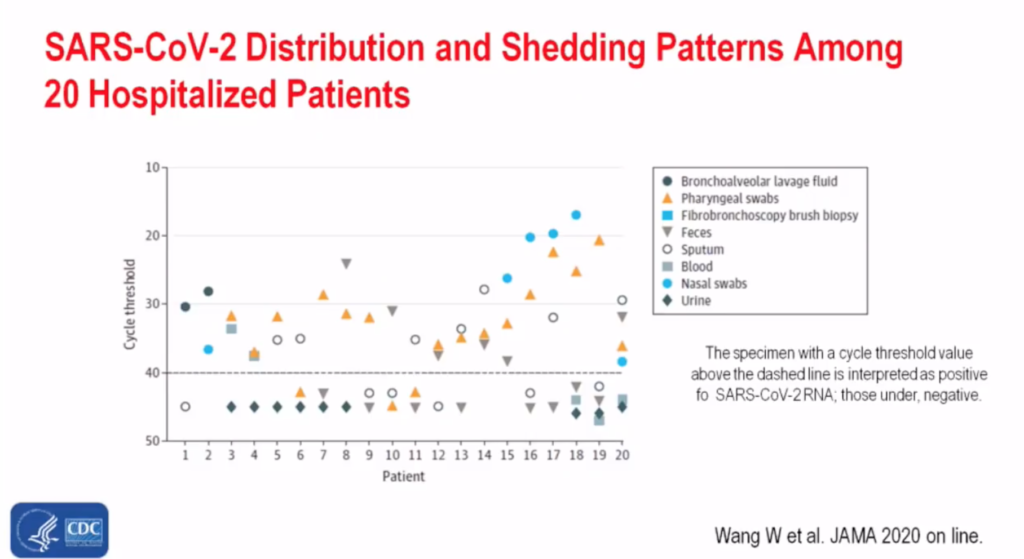
En 20 pacientes hospitalizados se han encontrado virus en casi todas las muestras, pero sobre todo en la faringe, nariz, esputo, heces, sangre, pero no en orina (por debajo del límite de detección de la técnica).
Por eso las muestras que se estudian se obtienen de la faringe y mayoritariamente del fondo de la nariz, con una torunda de algodón. El exudado obtenido se procesa mediante PCR (Polimerase Chain Reaction) para saber si el genoma encontrado es análogo al del virus SARS-CoV-2.
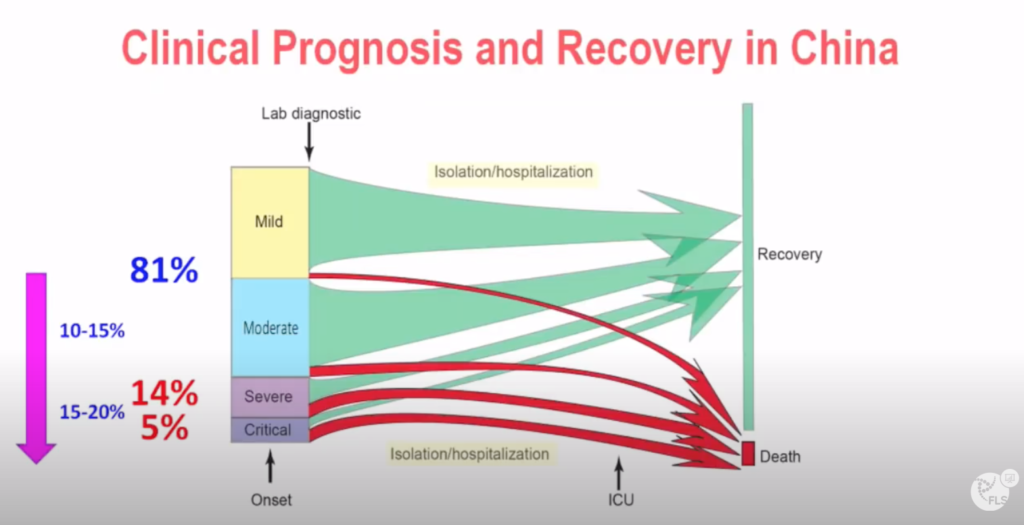
PRONOSTICO: El 81% de los pacientes chinos con COVID-19 tuvieron una enfermedad clasificada como levemoderada, el 14% grave y el 5% crítica. De los casos leves, el 10-15% progresó a formas moderadas, y de los graves el 15-20% a formas críticas. De los enfermos críticos (ingresados en UCIs) fallecieron 1023 de 2087, es decir el 50%. El 96% de todos los enfermos se curaron, pero fallecieron el 4%.
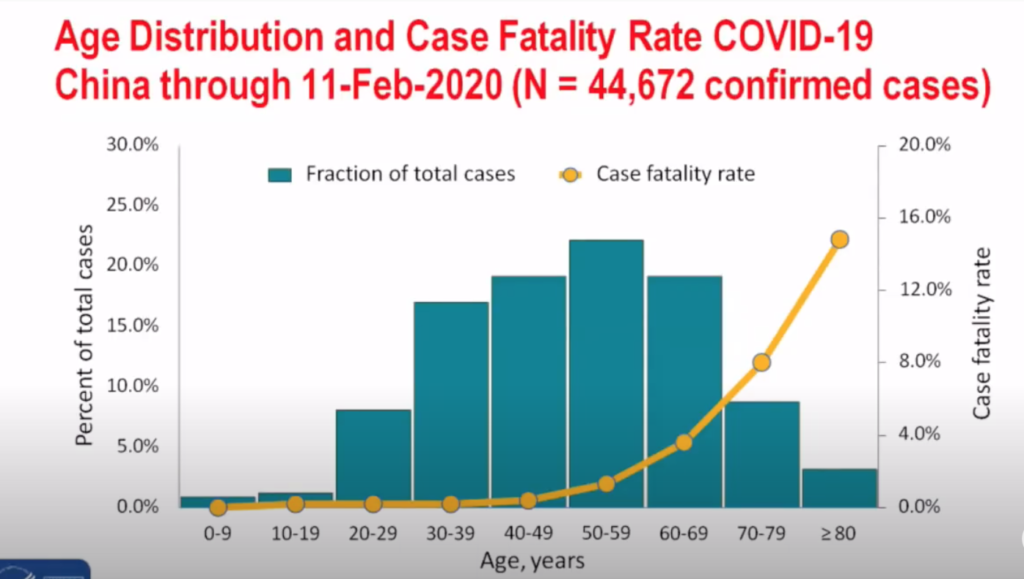
Esta gráfica relaciona la mortalidad con la edad de los pacientes. Antes de los 50 años, la mortalidad es muy baja. Asciende al 2% en la década de los 50, y se va duplicando cada 10 años, de forma que por encima de los 80 años fallecen el 16%. De estos datos podemos extraer dos conclusiones: (a) la mortalidad se eleva mucho en los mayores (60 a 80 años), y (b) por ser los mayores los de máximo riesgo, DEBEN – DEBEMOS tener mucho cuidado con estas personas (especialmente los que conviven con ellos).
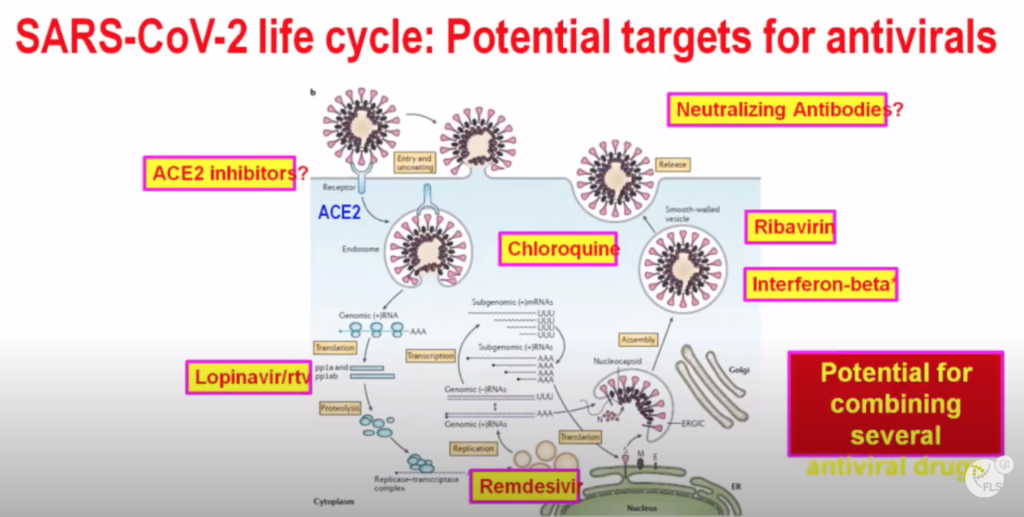
Conocido el ciclo del virus y cómo interactúa en el cuerpo humano, se han localizado varios puntos de actuación. Uno es bloqueando la ECA2 (en inglés ACE2). Se ha especulado que los fármacos IECA / ARA2 podrían ser perjudiciales … La Aemps (Agencia Española de Medicamentos y Productos Sanitarios) ha dictaminado que NO hay evidencias para desaconsejar su uso continuado en pacientes que están tomando estos fármacos, en su mayoría por hipertensión arterial.

¿Qué medidas se están adoptando?
Muchas medidas: a nivel personal, a nivel poblacional y a nivel de la investigación. Además de las medidas ya conocidas y divulgadas (ej. lavarse las manos con frecuencia), se debe pretender que la curva de infectados se “achate” al máximo para que la infección – enfermedad aparezca en las personas de forma paulatina (más extendida en el tiempo) y NO se colapsen los servicios hospitalarios. En persona próximas a los que ya padecen la enfermedad es posible que la administración de hidroxicloroquina sea eficaz.

Medidas de salud pública: Las 5 actuaciones descritas a la derecha son las que ha implementado China y, al parecer, han dado o están dando resultado.
Además, y no consta en la imagen, lo que vemos en TV son personas que deambulan, o despachan en comercios, SIEMPRE CON MASCARILLA. El fundamento de esta medida es que cualquiera que pase cerca puede estar infectado y transmitir el virus. Además, si alguien que ha pasado por ahí unos segundos antes, ha tosido, estornudado, etc, pueden quedar sus “gotitas de saliva con el virus” en suspensión y el que venga detrás puede aspirar el aire, con “gotitas de saliva en suspensión”, y por tanto ser un aire infectado…
De ahí la importancia de minimizar riesgos llevando la mascarilla cuando salgamos de casa a cualquier lugar.

Hay una cierta “carrera” mundial para encontrar una vacuna eficaz que nos permita generar anticuerpos contra este virus. Otras vacunas contra virus han sido muy eficaces: sarampión, varicela, y más receintemente la vacuna contra el virus del papiloma humano (VPH), etc. Más de 30 grupos de investigación trabajan en su desarrollo. Otros muchos grupos de investigación están probando métodos rápidos y fiables para detectar el virus en todas las personas. Y otros equipos de investigación trabajan denodadamente para encontrar fármacos, o para utilizar fármacos aprobados en otras indicaciones, que puedan impedir que el virus penetre en nuestro organismo, que eviten su replicación, o sustancias que potencien nuestros sistema de defensa. Pueden leer una revisión muy completa de todos los tratamientos y vacunas posibles que se están desarrollando: Research and Development on Therapeutic Agents and Vaccines for COVID-19 and Related Human Coronavirus Diseases
La OMS ha promovido un ensayo clínico a nivel mundial (SOLIDARITY, Science) con una combinación de fármacos ya aprobados para otras indicaciones (Remdesevir, Cloroquina/Hidroxicloroquina, Lopinavir/Ritonavir, e Interferon-beta).
Todos debemos entender que la solución a esta pandemia vendrá de la mano de la CIENCIA. Hay mucho
talento para conseguir este objetivo, y debemos tener esperanza en que todos los científicos, trabajando
juntos, hallarán una o varias soluciones a esta pandemia.

